건강정보
혈뇨와 단백뇨
김태우
순천향대학교 부속 구미병원 신장내과 교수
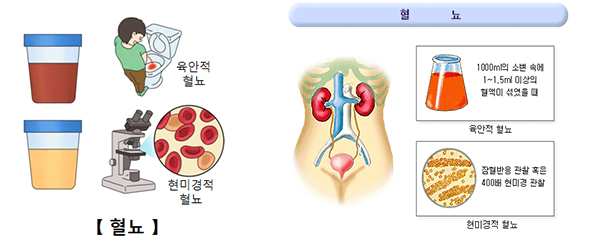
신장내과 의사로서 환자들에게 제일 설명하기 힘든 질환으로 혈뇨와 단백뇨를 들 수 있다. 특히 현미경적 혈뇨와 단백뇨는 초기 증상이 거의 없고 건강 검진에서 우연히 발견되는 경우가 흔하여 적지 않은 환자들이 지속적인 병원 방문과 진료를 하지 못하고 있는 실정이다. 하지만 진행하는 단백뇨가 치료되지 않을 경우 만성적인 신기능 저하를 초래할 수 있고 혈뇨도 기저질환에 대한 검사가 필요하므로 지속적인 진료를 통한 추적관찰이 중요하다. 1. 혈뇨 혈뇨는 소변에서 적혈구가 나오는 것을 말하는데, 소변이 콩팥에서 만들어져 요로와 방광, 요도를 통해 몸 밖으로 나오는 어느 위치에서나 나타날 수 있다. 간단한 소변 검사에서 발견한 혈뇨는 우리 몸 안에 숨겨진 질병을 찾는 실마리가 될 수 있다. 혈뇨는 크게 육안적 혈뇨와 현미경적 혈뇨로 나눌 수 있다.

약물치료는 단백뇨 감소효과가 있는 안지오텐신 전환효소 억제제, 안지오텐신 수용체 차단제, 칼슘 통로 차단제등의 혈압강하제가 주로 사용되며, 이런 이유로 일부 환자들은 혈압이 정상이더라도 단백뇨 치료를 위해 혈압강하제를 복용하게 된다. 위에서 언급한 약물치료에도 불구하고 단백뇨가 감소하지 않고 증가하거나 처음부터 하루 2g 이상의 심한 단백뇨가 있는 경우는 신조직 검사가 필요하며, 조직검사 결과에 따라 면역억제제 등의 치료가 실시된다. 단백뇨 환자를 진료하면서 안타까운 한 가지 사실은 환자들이 단백뇨에 대한 잘못된 이해-단백뇨는 고혈압, 당뇨처럼 약물치료로 조절하는 병이지 완치하는 병이 아니라는 사실을 간과한다는 것이다. 적지 않은 환자들이 약물치료로 단백뇨가 감소한 상태에서 중간에 치료를 중단하고 시간이 경과한 후 다시 방문하는데, 그 때는 이미 심한 단백뇨가 재발하면서 신기능이 악화되어 비가역적인 만성신질환으로 진행되어버린 경우가 많다. 따라서 특히 단백뇨는 진단도 중요하지만 병에 대한 정확한 이해와 함께 지속적인 치료와 검사가 더 중요하다고 말할 수 있겠다.
이전 알레르기비염으로 부터 코를 지켜요! 2018.11.15
다음 주의력결핍 과잉행동장애 2020.05.15
